Se denomina como enfermedad pulmonar obstructiva crónica. No tiene cura, pero tras una detección prematura y un tratamiento a tiempo, quien lo padece puede alcanzar una buena calidad de vida
La enfermedad pulmonar obstructiva crónica, más conocida por su sigla como EPOC, hace referencia al grupo de enfermedades que causan obstrucción de la vía aérea y generan problemas relacionados con la respiración. Entre estas enfermedades se encuentran el enfisema, la bronquitis crónica y, en algunos casos, el asma.
En la actualidad, la enfermedad pulmonar obstructiva crónica (EPOC) es la tercera causa de muerte en el mundo. En el año 2019 ese trastorno provocó 3,23 millones de fallecimientos. Hoy es Día Mundial de la EPOC y, ante esta realidad, se desarrolla una campaña de concientización mundial con el lema “Tus pulmones para toda la vida”, con lo cual buscan destacar la importancia de la salud pulmonar, desde el nacimiento hasta la edad adulta, y cuan trascendental es mantenerlos sanos para la salud y el bienestar.
Desde la Iniciativa Global para la EPOC, se busca advertir sobre los factores que contribuyen a que una persona pueda padecer la enfermedad desde el nacimiento hasta la edad adulta. En esa dirección la Asociación Argentina de Medicina Respiratoria (AAMR), hizo un llamado de atención sobre la “EPOC temprana”. Que no es una enfermedad en sí misma, sino “la descripción de algunos mecanismos que actúan en determinadas personas a lo largo de su vida y pueden confluir, según tiempo e intensidad con el desarrollo de EPOC.
 En el día Mundial de la EPOC, se promueve el cuidado de los pulmones desde la infancia/The Lundquist Institute
En el día Mundial de la EPOC, se promueve el cuidado de los pulmones desde la infancia/The Lundquist InstitutePor ejemplo, el nacimiento prematuro y el bajo peso al nacer, así como el tabaquismo materno o tabaquismo pasivo sufrido por los niños y sus consecuencias a largo plazo, también son factores de riesgo. “Las infecciones en los primeros meses de vida, la tuberculosis a cualquier edad, la predisposición genética sumados al hábito tabáquico aumentan mucho la posibilidad de sufrir EPOC”, remarcó la AAMR.
“La EPOC es una enfermedad prevenible. Por eso las personas deberían tener en cuenta cuáles son los factores de riesgo”, dijo a Infobae Ana María Putruele, jefa de la división neumonología del Hospital de Clínicas “José de San Martín” de la Universidad de Buenos Aires.
Fumar productos con tabaco o exponerse al humo es uno de los factores principales en el desarrollo y progresión de la EPOC. También la exposición a los contaminantes aéreos en el hogar y en el lugar de trabajo, los factores genéticos y las infecciones respiratorias, como la tuberculosis y el asma, también desempeñan un papel importante en la aparición de la enfermedad.
 Dejar de fumar tabaco o no usar vapeadores son maneras de prevenir la EPOC/Archivo
Dejar de fumar tabaco o no usar vapeadores son maneras de prevenir la EPOC/ArchivoEn los países en vías de desarrollo, como los de América Latina y el Caribe, la calidad del aire en interiores juega un papel más determinante en el desarrollo y progresión de la EPOC. Casi el 90% de las muertes por EPOC en menores de 70 años se producen en países de ingresos medianos y bajos, según informó la Organización Mundial de la Salud (OMS).
Otro desafío actual es que hay personas que ya desarrollaron la enfermedad, pero no han sido diagnosticadas. “Más de la mitad de los pacientes con EPOC accede el diagnóstico cuando ya la enfermedad se encuentra en una etapa avanzada”, afirmó la doctora Putruele. “Es una enfermedad que se presenta de manera heterogénea tanto en hombres como en mujeres. Algunos pacientes pueden tener formas leves. Los síntomas más importantes son falta de aire, tos y expectoración”, agregó la experta.
La espirometría en personas con factores de riesgo y síntomas es uno de los métodos para el diagnóstico temprano. “En algunos ámbitos se están evaluando estrategias para llegar a los pacientes activamente, realizando cuestionarios y estudios espirométricos en atención primaria”, señaló Walter Mattarucco, coordinador de la Sección Inmunología y Enfermedades Obstructivas de la AAMR.
 Algunas personas pueden tener formas leves de EPOC y no son diagnosticadas a tiempo/Archivo
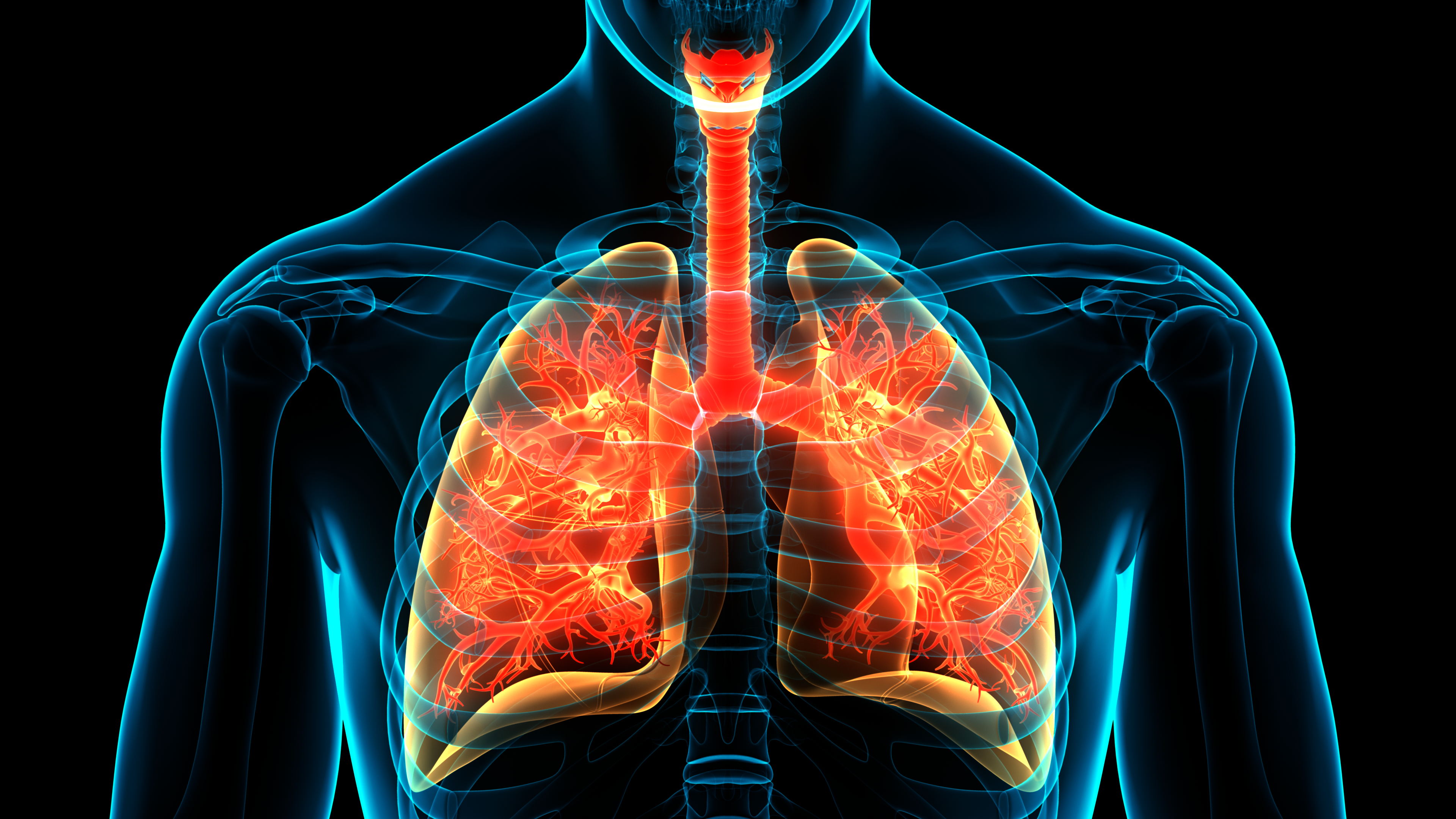
Algunas personas pueden tener formas leves de EPOC y no son diagnosticadas a tiempo/ArchivoCuando una persona tiene EPOC, los bronquiolos pueden sufrir daños y se restringe el intercambio de gases. Varios procesos provocan el estrechamiento de las vías respiratorias, y pueden producirse destrucción de partes de los pulmones, obstrucción de las vías respiratorias a causa de las secreciones e inflamación del epitelio de las vías respiratorias.
A veces se utilizan los términos “enfisema” y “bronquitis crónica” para referirse a la EPOC. El enfisema suele referirse a la destrucción de los alvéolos pulmonares, mientras que la bronquitis crónica consiste en una tos crónica con esputo debida a la inflamación de las vías respiratorias.
A medida que se agrava la EPOC es más difícil realizar las actividades cotidianas habituales porque los pacientes tienen falta de aire. También la enfermedad puede tener consecuencias económicas considerables porque se limita la productividad en el trabajo y en el hogar y por el costo del tratamiento médico.
 Las exacerbaciones que se producen por EPOC pueden hacer que los afectados necesiten hospitalización/ATS
Las exacerbaciones que se producen por EPOC pueden hacer que los afectados necesiten hospitalización/ATSDurante las exacerbaciones se produce un marcado empeoramiento de los síntomas y puede ser necesario tratar al enfermo a domicilio o ingresarlo de urgencia en el hospital. Las exacerbaciones graves pueden ser letales. Con frecuencia, los pacientes de EPOC padecen otras enfermedades, como cardiopatías, osteoporosis, trastornos osteomusculares, cáncer de pulmón, depresión o ansiedad.
“El diagnóstico temprano y el acceso a un buen tratamiento pueden ayudar a que las personas con EPOC puedan preservar su calidad de vida”, comentó la doctora Putruele. La EPOC puede evolucionar gradualmente por la exposición al tabaco por fumar o por exposición pasiva al humo, por la exposición profesional a polvos, humos o productos químicos, o por la contaminación del aire en ambientes (en lugares con madera, estiércol, residuos de cultivos o carbón vegetal para la cocina y la calefacción).
El diagnóstico de la EPOC se hace con una espirometría, que es una prueba que mide el funcionamiento de los pulmones. Se producen 300.000.000 casos de EPOC por año en el mundo. Como medidas para ayudar a controlar la enfermedad, las personas afectadas deben dejar de fumar (pueden acceder a tratamiento para cesación tabáquica), hacer actividad física con regularidad; y vacunarse contra la neumonía, la gripe y el COVID-19.
 Los pacientes con EPOC pueden recibir indicaciones sobre diferentes medicamentos para tratar la enfermedad/Archivo
Los pacientes con EPOC pueden recibir indicaciones sobre diferentes medicamentos para tratar la enfermedad/ArchivoPara el tratamiento de la enfermedad, hay distintos tipos de medicamentos que, inhalados, pueden ayudar a reducir los síntomas y prevenir las exacerbaciones. Como tienen diferentes mecanismos de acción, pueden administrarse en un solo inhalador que contiene varios fármacos. También se recomienda la rehabilitación pulmonar, indicó la experta.
Los broncodilatadores dilatan las vías respiratorias y se pueden inhalar regularmente para prevenir o reducir los síntomas y para aliviarlos durante las exacerbaciones agudas, según la OMS. En ocasiones, los inhaladores contienen también corticosteroides que reducen la inflamación de los pulmones.
Para inhalar estos medicamentos se debe usar una técnica adecuada y, en algunos casos, una cámara de inhalación que facilita el paso de los fármacos a las vías respiratorias. En muchos países de ingresos medianos y bajos, la disponibilidad de estos medicamentos es limitada. Las exacerbaciones suelen deberse a una infección respiratoria. En estos casos se pueden prescribir, si es necesario, comprimidos con antibióticos o corticoesteroides además del tratamiento inhalado o nebulizado.